Vacunar a los pacientes para combatir sus tumores se consideraba la gran esperanza de la oncología, pero después de años de intentos frustrados el sueño parecía desvanecerse. Ahora, nuevos fármacos experimentales que no previenen, sino que atacan la enfermedad, vuelven al escaparate científico. A falta de los ensayos definitivos, algunos aventuran que llegarán para quedarse.
La inmunoterapia contra el cáncer fue elegida en 2013 como el avance científico más importante del año. Así, a lo bruto, superando al descubrimiento del origen de los rayos cósmicos. La idea era de todo menos nueva: tenía más de cien años, desde que el cirujano William Coley tratara el tumor de una paciente inyectándole una bacteria del género Streptococo. Pero había sufrido vaivenes y olvidos hasta que se mostró eficaz en cánceres como el melanoma y algunos de pulmón o riñón.
Los avances venían de unos anticuerpos que conseguían soltar los frenos de nuestro sistema de defensa, despertarlo y devolverlo a la acción contra el tumor. Nada tenían que ver con las vacunas, que, a pesar de estar consideradas como la gran promesa, no habían conseguido más que algún triunfo menor. Ahora, sin embargo, las vacunas vuelven a la rampa de salida.
Una vacuna es un preparado que estimula al sistema inmunitario contra un enemigo escogido. La intuición lleva a pensar en la prevención de enfermedades infecciosas, pero el concepto es mucho más amplio. En el caso del cáncer, las vacunas que se buscan no son preventivas, sino terapéuticas –atacan a la enfermedad una vez que esta aparece– y el objetivo es el tumor.
Los ensayos con vacunas terapéuticas comenzaron en la década de los 80 y usaron diversas formas. Entrenaron en el laboratorio células de defensa que luego se introducían en los pacientes; se probó con fragmentos de proteínas tumorales e incluso con ADN que recogiera información de los tumores y permitiera a las defensas lanzarse contra ellos. Se ensayaron los más variados adyuvantes, sustancias acompañantes que estimulan al sistema inmunitario para lograr una respuesta mayor.
Los resultados siempre decepcionaban. La respuesta generada no conseguía mejorar el pronóstico de los pacientes. Solo una vacuna llegó a ser aprobada por la agencia reguladora de fármacos de Estados Unidos (FDA). Se llamó Sipuleucel-T y aumentaba en unos pocos meses la esperanza de vida de algunos enfermos con cáncer de próstata.
Pero no solo ya no se vende, sino que su empresa quebró. Resultaba muy cara y era muy compleja de preparar. “Además, aparecieron nuevos tratamientos más sencillos e igual o más eficaces que ella”, explica a Sinc Ignacio Melero, miembro sénior del Centro de Investigación Médica Aplicada (CIMA), Catedrático de Inmunología y codirector del Departamento de Inmunología e Inmunoterapia en la Clínica Universitaria de Navarra.
Ni siquiera la vacuna cubana contra el cáncer de pulmón –que ya es motivo de peregrinaje para pacientes norteamericanos– ha sido aprobada por la FDA. A falta de nuevos ensayos clínicos, los ya completados ofrecen unos resultados muy modestos y poco concluyentes. ¿Qué estaba fallando?
En esta foto, tomada en 1993, un científico preparaba una posible vacuna basada en un virus al que inoculaba genes de un marcador tumoral. El objetivo era estimular al sistema inmunitario para que pudiera reconocer y exterminar el cáncer. Imagen: NCI
Los tumores dan la engañosa impresión de funcionar como organismos inteligentes. Sus células se dividen tanto y tan rápidamente que se aprovechan de una evolución acelerada. Su vertiginosa selección natural en vivo y en directo les permite encontrar rebuscados mecanismos de supervivencia.
Algunos de esos mecanismos esquivan a nuestro sistema de defensa creando un entorno que lo debilita. Incluso logran que las defensas pierdan la pista de unas señales delatoras que producen los tumores: los antígenos. Esos fragmentos de proteínas los dejan en evidencia como células extrañas frente a las sanas con las que convivimos.
Las vacunas no parecían capaces de vencer a toda esa artillería. Despertaban y dirigían al sistema inmunitario contra el tumor, pero la respuesta era tan escasa que no modificaba el curso de la enfermedad. Para aumentarla, había dos vías: perfeccionar los antígenos diana y los adyuvantes que los acompañaran.
“Las primeras vacunas usaban antígenos compartidos por los tumores de muchos pacientes”, explica Melero. Esto podía verse como una ventaja, ya que permitiría tratar a muchos enfermos con un preparado similar. Pero partía de una debilidad: no había donde elegir. Esos antígenes podían no ser los que más activaran a las defensas, por no decir que solían estar presentes en los tejidos normales. “Eso hace que el organismo haya desarrollado cierta tolerancia y que la respuesta frente a ellos sea débil”, añade Melero.
Hace unos años todo cambió. La tecnología multiplicó el catálogo con la posibilidad de secuenciar genomas de forma masiva, rápida y a un precio razonable. Ya no hay que limitarse a un comodín dudoso. Ahora se pueden secuenciar tanto el tumor como las células sanas para identificar los neoantígenos del cáncer, que se forman en el tumor y no se encuentran en el tejido normal. No solo eso. También se analiza un conjunto de proteínas, el CMH, que sirve a las células como escaparate y muestra a las defensas los fragmentos extraños.
Con toda esa información se genera un listado de candidatos potencialmente mucho más efectivos que los usados con anterioridad. El proceso no está exento de error. De hecho, ya se celebran concursos de algoritmos informáticos para dilucidar cuál es el más fiable. Los listados tienen otra ventaja: “Permiten vacunar frente a varios antígenos en vez de a uno solo, lo que minimiza la probabilidad de que el tumor escape”, añade Melero.
Aparte de la teoría, había indicios de que la nueva estrategia podría funcionar, y curiosamente venían de los ensayos con anticuerpos que liberan los frenos. Los pacientes que más se beneficiaban eran aquellos en los que se producía una mayor reacción contra neoantígenos. La esperanza parecía fundada.
Ahora faltaba determinar la mejor forma de preparar la vacuna y comenzar a ensayarla. Esos pasos ya están en marcha.
“Si tengo que apostar por alguna forma, lo haría por dos: el uso de péptidos [fragmentos de proteínas] largos sintéticos y por las vacunas de ARN”, vaticina Melero.
Para Sebastian Kreiter, investigador en el Centro de Oncología Traslacional de la Universidad Johannes Gutenberg de Maguncia (Alemania), son estas últimas las más prometedoras. “Obviamente mi opinión está sesgada”, comenta a Sinc, “porque soy vicepresidente en la compañía BioNTech, que se dedica al diseño de estas vacunas, y llevo quince años desarrollándolas”. Entre sus ventajas, Kreiter señala su estabilidad, flexibilidad y seguridad. Un artículo reciente en la revista Nature en el que él mismo participó las ha puesto en el candelero.
Los investigadores diseñaron nanopartículas que contenían ARN de diversos antígenos tumorales y consiguieron que, al inyectarlas en la sangre, fueran captadas con facilidad por las células dendríticas que estimulan la defensa.
El ARN contiene la información para que la célula genere por sí misma los antígenos. Pero eso es solo un primer paso. Lo fundamental es que él sirve como adyuvante: “Las células dendríticas lo interpretan como si fuera ARN viral”, señala Melero. La respuesta es mucho mayor que con las preparaciones antiguas.
La fórmula se ha empezado a probar en ensayos clínicos. Los resultados son limitados, pero no frenan la esperanza. La vacuna, compuesta por cuatro antígenos, provocó una fuerte respuesta inmunitaria en los tres pacientes con melanoma en que se aplicó, y los tres mostraron signos de regresión o estabilización de la enfermedad. Eso a pesar de usar dosis pequeñas y ni siquiera incorporar neoantígenos, ya que se trataba “de una prueba de concepto”, explica Melero. “Como son dos conceptos muy innovadores, decidimos probarlos por separado antes de juntarlos”, completa Kreiter, quien no desdeña la opción de combinarlos con otro tipo de antígenos.
En el futuro seguramente se pruebe la estrategia completa: vacunas de ARN con neoantígenos de cada paciente, que llevarían a la auténtica medicina personalizada, uno o varios pasos más allá de la actual. Ahora existen tratamientos dirigidos a una mutación particular compartida por muchos pacientes. Las nuevas vacunas prometen dirigirse a una firma individual y exclusiva. “Por lo que estamos viendo, apenas hay neoantígenos que se compartan entre pacientes”, comenta Melero.
En la oportunidad está también la penitencia. Algunos medios anunciaron el trabajo como una posible vacuna universal contra el cáncer y Kreiter señala que lo es, porque “se pueden generar respuestas frente a cualquier tipo de antígeno”. Pero en realidad supone todo lo contrario. Es una plataforma potencialmente universal porque el ARN es muy fácil de sintetizar, pero la exclusividad obligaría a fabricar un fármaco nuevo para cada paciente, estrenar una terapia en cada tratamiento, “y al mismo tiempo cumplir todos los criterios de calidad exigidos”, apunta Melero.
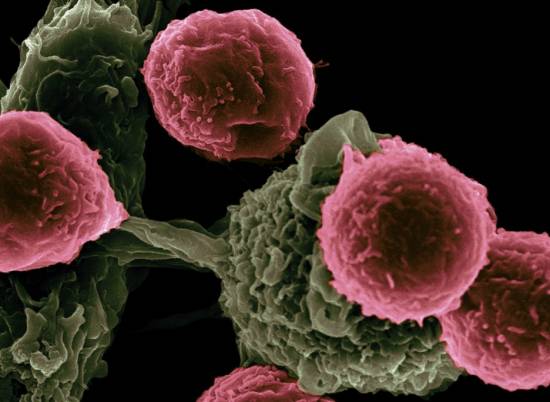
En esta imagen de microscopio electrónico de barrido las células dendríticas, coloreadas en verde, interactúan con linfocitos T, en rosa, y dirigen su respuesta inmune. / NCI
“Sumando todos los pasos, creo que el precio de coste podría reducirse a unos 5.000 o 6.000 euros, pero habría que añadir los gastos de amortización empresarial, que son difíciles de calcular”, comenta el inmunólogo. En cuanto al tiempo de fabricación, “estaría en unos dos meses y medio o tres, lo cual podría suponer un problema para algunos pacientes en fases avanzadas, debido al plazo esperable de supervivencia en condiciones de recibir la vacuna”.
“La inmunoterapia es una ola enorme que en este momento estamos tratando de surfear”, dice Melero. En el campo de las vacunas hay más de 300 ensayos clínicos en marcha, aunque de momento solo unos pocos son con neoantígenos.
En el futuro, la opción más probable parece la combinación de distintos tipos de inmunoterapias, pero también otros tratamientos como la quimioterapia. Paradójicamente, aunque esta debilita el sistema inmunitario, “a bajas dosis puede actuar primero contra linfocitos reguladores que frenan a las defensas”, por lo que podría realzar la eficacia de las vacunas.
“Una forma de ver la inmunoterapia del futuro –describe Melero– es como un coche: primero debemos arrancarlo con las vacunas, luego soltar los frenos con anticuerpos, después acelerarlo con moléculas estimuladoras y trabajar en la carretera, que es el entorno que el cáncer crea alrededor”.
La lista de los tumores que podrían ser más sensibles es amplia: “Seguramente melanoma, junto con los carcinomas de pulmón, vejiga, riñón, cabeza y cuello y algunos digestivos”, aventura Melero. “Pero ningún tipo se puede descartar. No van a funcionar en todos, pero casi cualquier tumor tiene algún antígeno que puede ser reconocido”.
El tiempo y el trabajo lo dirán. Primero deberá vencerse un obstáculo. Por criterios éticos, los ensayos en cáncer deben iniciarse en pacientes en la etapa final, cuando ningún tratamiento aprobado se les puede ofrecer. Pero en esa fase los tumores son mayores, las defensas están más debilitadas y las vacunas encuentran más difícil actuar. “Tenemos muchos ensayos clínicos por delante. Necesitamos medicina basada en la evidencia porque la única forma de ver el alcance real de estas terapias es probarlas en los pacientes”, afirma Melero.
Como tantas veces que se piensa sobre la ciencia en casi riguroso directo, no se sabe bien hasta dónde llegará. Lo que sí parece es que una puerta se ha reabierto. Una que parecía casi cerrada.