María Climént es especialista en comunicar las evidencias e incertidumbres de manera comprensible. Ante la crisis de Oxford/Astrazeneca, ella y su equipo del Instituto Winton de la Universidad de Cambridge estudian cómo ayudar a sanitarios, instituciones y periodistas en este difícil reto.
Comunicar riesgos y evidencias al público, sobre todo en momentos de crisis como la pandemia de covid-19, es una tarea complicadísima. Grupos de investigación y think tanks invierten recursos y esfuerzos en buscar estrategias que, aunque no son perfectas, sí ayudan a mejorar la salud pública.
Ahora, las médicas, los periodistas y las instituciones, cada cual a su nivel, intenta hacer llegar a la ciudadanía la mejor información posible sobre la vacuna de Oxford/AstraZeneca (también llamada Vaxzevria). El Centro de investigación Winton para la Comunicación de Riesgos y Evidencias, de la Universidad de Cambridge (Reino Unido) y del que forma parte María del Carmen Climént (Ciudad de México, 1987), ayudará a todos estos profesionales.
Climént se graduó originalmente en Medicina Veterinaria y maestría en Producción y Sanidad Animal en la Universidad Nacional Autónoma de México. Dejó los laboratorios y pasó a los platós y a los micrófonos, donde ejerció como periodista científica en la radio y televisión mexicana y guionista de programas de divulgación. Tras esto, se unió al Instituto Winton en 2019 para investigar cómo se comunican los riesgos y beneficios a pacientes de trasplantes. Climént desarrolla herramientas que mejoran la comunicación periodística sobre riesgos, y enseña a profesionales de salud pública a transmitir evidencias, beneficios y daños potenciales.
El equilibrio entre riesgo y beneficio de un producto sanitario, como la vacuna de Oxford/AstraZeneca, es el argumento que se utiliza por las instituciones para justificar su uso. ¿Cómo podemos explicar a la población qué es exactamente el daño-beneficio y por qué es tan importante?
Es mejor siempre hablar en este contexto de daño, no de riesgo. Riesgo lo podemos interpretar como un concepto estadístico —la probabilidad de que algo ocurra—, y un riesgo puede ser algo con un efecto positivo o negativo. Es mejor, en el contexto de las vacunas, hablar de sopesar daños y beneficios.

Es importante tener presente que absolutamente todos los tratamientos e intervenciones médicas tienen daños y beneficios potenciales, esto no es algo exclusivo de las vacunas

¿Y a qué nos referimos? A la probabilidad de que un daño ocurra versus la probabilidad de obtener un beneficio. Es importante tener presente que absolutamente todos los tratamientos e intervenciones médicas tienen daños y beneficios potenciales, esto no es algo exclusivo de las vacunas. Pero en este caso, sopesar los potenciales daños y los potenciales beneficios es mucho más complejo.
¿Por qué, exactamente?
Primero, porque el beneficio de vacunarte puede no ser para ti, sino para otras personas. Es un beneficio colectivo, no necesariamente individual. Con otros tratamientos, cuando tienes cierta enfermedad y sopesas ese daño-beneficio lo evalúas solo para ti. En la vacunación estás en un nivel distinto, ponderas la situación pensando no solamente en ti sino en un impacto colectivo. Eso cambia la perspectiva al evaluar el beneficio de la vacuna.
Segundo, porque en la vacunación el individuo que se vacuna está sano. “Si estoy completamente sana no quiero correr ni el más mínimo riesgo o daño porque estoy perfecta, ¿no?”. Este contexto hace que la manera de sopesar la relación daño-beneficio sea particularmente compleja.

La interpretación de un número, grande o pequeño, preocupante o no, varía según los valores y momentos; no es lo mismo lo que significa un año más de vida para diferentes personas

Precisamente, investigas cómo comunicar riesgos a pacientes de trasplantes de órganos, para quienes este equilibrio daño-beneficio es una cuestión muy individual. ¿Cómo te ha ayudado esta experiencia a comunicar riesgos en pandemia?
Con trasplantes he trabajado en investigación cualitativa, conociendo sus experiencias al ser informados sobre los beneficios o daños potenciales de su intervención. En paralelo, he participado en investigaciones donde los pacientes reciben una gráfica que les ilustra cuál va a ser su probabilidad de vida tras el trasplante: cinco, diez años, etc. En ese terreno, he aprendido que las personas ponderan de forma muy diferente los daños y beneficios.
Aquí los números son muy importantes, ya que plantean una posibilidad objetiva, como X % de probabilidad de seguir vivo Y años tras la intervención. Este número es inamovible, pero su interpretación, grande o pequeño, preocupante o no, varía entre individuos y según los valores y momentos de vida. No es lo mismo lo que significa un año más de vida para diferentes personas.
Una chica de 20 años en estado terminal y con potenciales efectos secundarios terribles quizá ya habrá asumido que puede fallecer; pero para una embarazada, ese año extra puede significar que su bebé tenga el tiempo suficiente para recordar a su madre.

Cuando los porcentajes bajan del 1 % y entran en el terreno de los decimales, se acaba la capacidad de razonar y visualizar

Es decir, que dentro de la objetividad de los números, su interpretación y significado cambian enormemente para cada persona.
Exacto. Sobre números también he aprendido que, cuando los porcentajes bajan del 1 % y entran en el terreno de los decimales, se acaba la capacidad de razonar y visualizar. A su vez, mi experiencia me indica que es difícil entender la magnitud de riesgos cuando cambian de forma exponencial y no lineal. Por ejemplo, el riesgo de morir por covid-19 según la edad.

Un chico de 17 años puede decir “híjole, mi probabilidad de morir por covid es muy pequeña, ¿y a mí qué me importa?”. La decisión cambia si lo ves desde lo individual o desde lo colectivo

Lo más interesante es el impacto de las decisiones en salud. Un trasplante solo tiene impacto sobre una vida y la de una familia. Con la vacunación, un chico de 17 años puede decir “híjole, yo ya entendí la magnitud de riesgo y la probabilidad de morir por covid es muy pequeña, ¿y a mí qué me importa?”. La decisión cambia si lo ves desde lo individual o desde lo colectivo. El sentido del beneficio se transporta a una perspectiva colectiva y el razonamiento es más complejo.
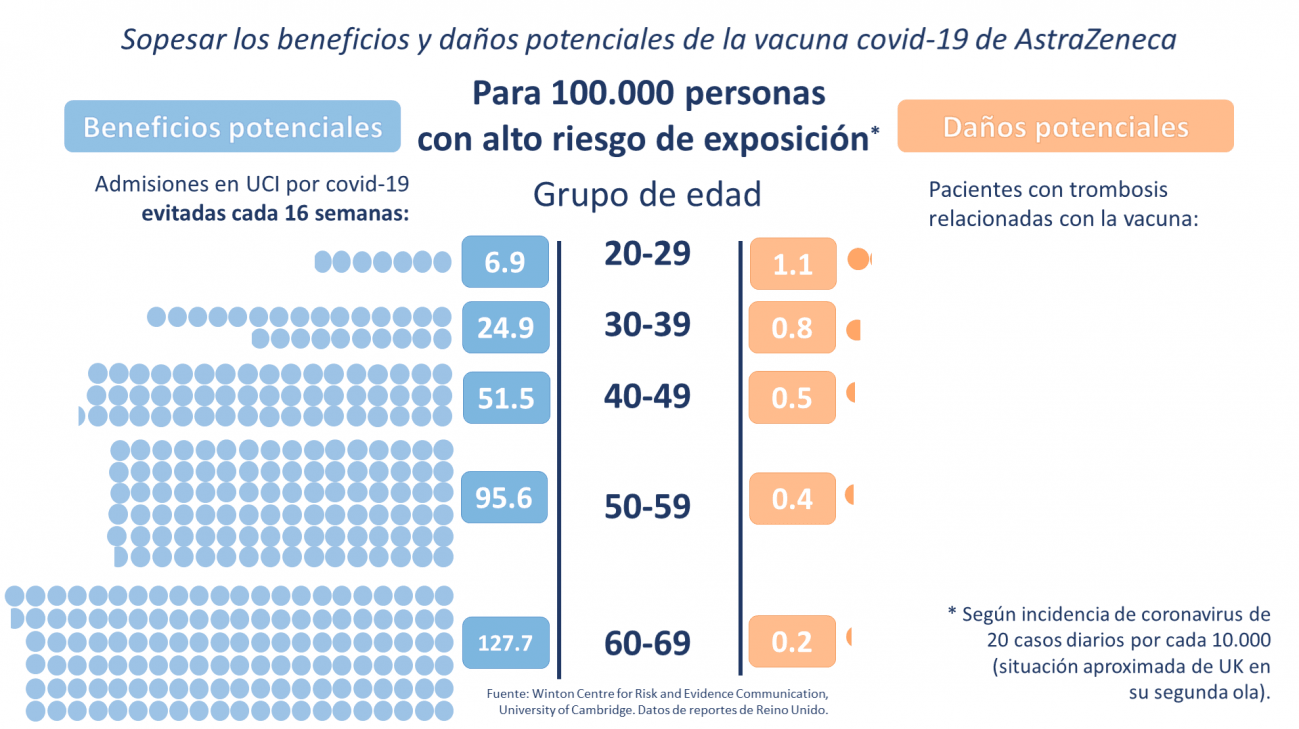
¿Cómo razonar el beneficio potencial de vacunarse frente a un efecto secundario extraño? En este caso, se elige comparar los ingresos en UCI evitados frente a casos potenciales de trombosis. / Winton Centre for Risk and Evidence Communication.
Para evaluar el daño-beneficio, a la hora de valorar qué sacamos en positivo de la vacunación, ¿qué unidad ayuda a sopesar ambas magnitudes?
Nosotros en el Winton Centre hemos elegido la reducción de ingresos a la UCI por covid-19. Estamos comparando con el daño potencial más extremo, que es la hospitalización por sufrir este efecto secundario de la vacuna. Pero es muy importante lo que señalas, porque los beneficios que se pueden obtener son muchos más y no se limitan a reducir el número de casos ingresados en UCI: más personas salvándose de la hospitalización, menos casos de covid-19 persistente y el beneficio de no contagiar el virus.
Claramente, el beneficio de la vacunación es mucho más extenso que el ilustrado en esta gráfica, pero decidimos quedarnos con ese beneficio, el del escenario más extremo frente al efecto secundario menos deseado.
Al hablar de un efecto adverso descubierto, es lógico que la población esté preocupada. Aunque es un daño muy extraño, la propia EMA pide a la población vacunada que sea consciente de ese riesgo. ¿Cómo podemos los medios comunicar correctamente este potencial daño?
Esa es casi la razón de existir de este instituto. ¿Cómo comunicas la evidencia sobre todo un escenario en el que hablas de probabilidades pequeñísimas, pero también donde se toman decisiones individuales que repercuten en el curso de salud y de vida de una persona? Algo importantísimo que deberían hacer los medios de comunicación es, en primer lugar, presentar siempre la información de forma equilibrada, mostrar los dos lados de la historia: el beneficio potencial y el riesgo potencial.
A veces nos encontramos historias donde solo se nos habla del beneficio o lo contrario, sesgada a documentar el riesgo, sin contar que son casos anecdóticos y no con su magnitud real. También se debe revelar la incertidumbre alrededor de los datos. Muchas veces obtenemos unos resultados que no son un número fijo, sino un rango de confianza, con cierto nivel de incertidumbre.
¿Y cómo podemos explicar todo esto bien, sin ser equidistantes?
Hay que presentar la información clara y precisa. El primer paso es no afirmar algo si no está basado en evidencias. Pero después hay que subir otro nivel: saber presentar un número de forma clara y entendible. Hay estrategias para esto, que es lo que investigamos en el centro.
De manera resumida, se recomienda, de entrada, no reemplazar los números por palabras. Las palabras son muy ambiguas y la gente puede interpretar lo que sea con ellas. Ante la dificultad de comprender las cifras, a veces nos vemos tentados a no escoger números y explicarnos con palabras: “El beneficio es muy alto, el riesgo es muy bajo”, pero lo que la gente interpreta por riesgo bajo o alto es totalmente diferente de persona a persona y, en la mayoría, absolutamente equivocado.
¿Y qué se puede hacer para evitar estas estrategias de comunicación? Porque hay porcentajes, intervalos de confianza y cifras que son vitales pero no dejan de ser extrañas para la población.
Un ejemplo de esto es evitar los porcentajes, sobre todo cuando son sumamente pequeños, por debajo del uno por ciento, y emplear frecuencias esperadas. Por ejemplo: es mucho más claro decir seis casos de cada 1.000 personas que 0,6 %. Hay que expresar claramente las magnitudes presentando los números de forma entendible.

No debemos buscar que la gente confíe en la información, sino que deberíamos preocuparnos por crear información que sea digna de confianza

En la pandemia hemos pasado y superado otras incertidumbres, como el uso de mascarillas, el contagio por superficies o la administración de vacunas a población anciana. ¿Cree que el impacto de este extraño efecto secundario va a calar más en la sociedad y en la confianza en la vacunación?
Hablando por mí y no por el centro, quiero fijarme en la confianza, y me gusta que saques el tema. Muchas veces los medios de comunicación e instituciones se centran en esta pregunta: ¿cómo hago para que la gente confíe en mí, para que confíe en esta información? En el Winton Centre seguimos el pensamiento de la profesora y filósofa en ética política y bioética Onora O’Neill. Ella enseña que no deberíamos buscar que la gente confíe en la información, sino que deberíamos preocuparnos por crear información que sea digna de confianza. En este sentido, hacer comunicación que sea confiable es un objetivo en sí mismo, no es un medio para otro fin.
Para que la comunicación merezca confianza, debemos crear información accesible, entendible y útil para las personas. Aterrizando esto en las vacunas, tenemos tres puntos clave: la información debe ser equilibrada, contando siempre potenciales riesgos y beneficios y nunca información sesgada; precisar la magnitud de cada uno de estos elementos; y ser transparentes con la incertidumbre, sin dar a pensar que toda la información es absoluta: existen los rangos de confianza.
Es estupendo que hayas traído el término de “transparencia”. Estamos viendo con la farmacovigilancia de las vacunas un verdadero ejercicio de transparencia casi en directo, con seguimientos casi caso por caso. ¿Crees que esta comunicación es buena idea?
Yo de entrada diría que está bien seguir la farmacovigilancia. Ahora, hablando como profesional con experiencia en el periodismo, no me parece bien es que los medios tomen a sus fuentes de información como no cuestionables, que solo te limites a replicar lo que ellos dicen. Parte de la labor periodística es cuestionar, saber confrontar y tener la capacidad de explicar estas evidencias, en lugar de volverte un repetidor de datos de una autoridad que no se cuestiona.
Las instituciones en países de Europa han decidido, por ahora, paralizar la administración de esta vacuna a ciertos grupos de edad. ¿Cómo crees que recordaremos este suero, que ha sufrido varios cambios de criterio después de considerarse como una de las grandes candidatas para acabar con la pandemia?
Según a quién preguntes. El público quizá la recuerde como un fallo total. Quienes están en investigación quizá la señalen como un ejemplo de producto que, en fase de estudio, no revela el potencial efecto secundario que solo se ve a gran escala, algo que es normal. Esto no es exclusivo de esta vacuna: en los estudios clínicos alcanzas a ver efectos comunes, no puedes ver el caso entre millones.
Yo espero que los medios de comunicación la recordemos como una vacuna que nos enseñó la importancia de informar y comunicar bien. Es el ejemplo clarísimo donde podrías contar solo un lado de la historia, o el beneficio o el riesgo, sin que ninguno por sí solo sea útil para la población. Para mí, ojalá que los medios la recuerden como la vacuna que les enseñó a hacer mejor su trabajo.