Aunque sean un incordio, las mucosidades son nuestro primer escudo protector frente a virus y bacterias; y la vía de transmisión de enfermedades respiratorias, como la covid-19. También pueden indicar la presencia de dolencias como la fibrosis quística o EPOC.
Hay pocos síntomas más molestos que el moqueo constante. La dificultad para respirar, la congestión nasal y las noches sin pegar ojo por culpa de esta sustancia la han situado en el ranquin de los elementos que más asco nos dan, junto a heces o vómitos. Por si esto fuera poco, los mocos también pueden ser una señal de la covid-19, lo que aumenta su sambenito.
“El exceso de moco no es el síntoma más común de la covid-19, pero algunas personas que la sufren presentan congestión y secreción nasal”, afirma a SINC Jessica Kramer, profesora de Ingeniería Biomédica en la Universidad de Utah (EEUU). Como recuerda la Organización Mundial de la Salud (OMS), los síntomas más habituales de esta enfermedad son la fiebre, la tos seca y el cansancio.
No obstante, la OMS afirma que también hay pacientes con otros síntomas menos frecuentes como la congestión nasal, el dolor de cabeza o el dolor de garganta. A los pocos días de que el organismo declarara oficialmente la pandemia, Kramer y su equipo decidieron investigar qué papel tienen los mocos en la transmisión del virus.
Hay que diferenciar dos funciones. Por un lado, el moco es el primer elemento con el que se encuentra el coronavirus cuando accede al organismo, es decir, la primera línea de defensa. "El virus primero debe atravesar el moco para entrar en las células y reproducirse. La mayoría de los coronavirus tienen la capacidad de unirse directamente a él a nivel molecular para adherirse”, cuenta Kramer.
Desde la Sociedad Española de Otorrinolaringología y Cirugía de Cabeza y Cuello (SEORL-CCC) destacan también este papel de defensa. “El incremento de la mucosidad en una persona infectada por coronavirus forma parte del sistema defensivo activado por su organismo”, indica a SINC Juan Maza Solano, miembro de SEORL-CCC.
La segunda función tiene que ver con la transmisión del SARS-CoV-2. Cuando una persona contagiada tose, estornuda o habla puede expulsar pequeñas gotas de moco en el aire. “Estas gotitas están cargadas de virus”, recuerda la científica. Por eso es importante el uso de mascarillas para prevenir la infección.
En estos momentos, Kramer y su equipo estudian cómo las diferentes formas de mucosidad según cada persona afectan a la capacidad de los coronavirus de sobrevivir en las gotas, en las superficies o de penetrar en nuestras células.
“Es importante remarcar la diferencia de que, aunque el moco participa en la defensa frente a la infección por el coronavirus, las microgotas de la tos y los estornudos, o la impregnación de moco y saliva infectada sobre una superficie pueden ejercer un mecanismo de vectorización para la transmisión de la covid-19”, resalta Maza Solano. Para prevenirlo, además de las mascarillas, es fundamental el lavado de manos frecuente, algo que llevan décadas recomendando las autoridades sanitarias para prevenir otras infecciones víricas como el catarro común o la gripe.
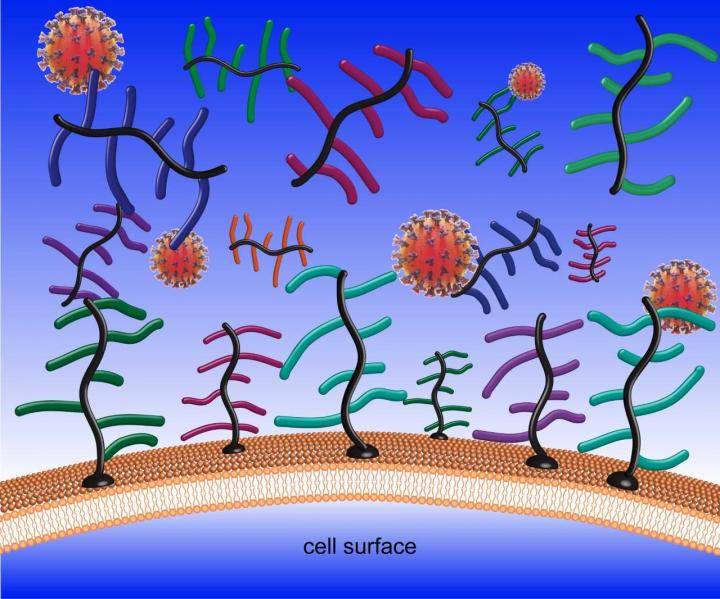
Coronavirus interaccionan con proteínas de los mocos en la superficie de las células humanas. / Zachary S. Clauss and Jessica R. Kramer/University of Utah College of Engineering.
¿Qué son exactamente los mocos? Se trata de una sustancia viscosa que producen las células caliciformes situadas en el epitelio, que es la capa que recubre la superficie interior de los órganos. Más de 200 metros cuadrados de nuestro cuerpo están cubiertos de moco y eso incluye al tracto digestivo, a los pulmones y al tracto urinario.
Cada día producimos varios litros de esta sustancia, cuya función principal es proteger a los órganos que recubre de los ataques de agentes externos, como virus o bacterias. “En general, la mucosidad es buena y ayuda a limpiar los pulmones”, señala a SINC Gunnar C. Hansson, profesor del departamento de Bioquímica Médica y Biología Celular de la Universidad de Gotemburgo (Suecia).
Esta sustancia está formada sobre todo por agua, pero también contiene proteínas, azúcares y moléculas que ayudan a nuestro organismo a controlar los gérmenes dañinos. Como explica un artículo divulgativo de los Institutos Nacionales de la Salud de Estados Unidos, en la próxima hora, sin darte cuenta, vas a inhalar miles de bacterias. Si nos centramos en la mucosidad del tracto respiratorio, estas llegarán a la superficie de los pulmones y, al estar cubierta de moco, quedarán atrapadas ahí.
En ese momento entran en juego unos pelillos situados también en el epitelio llamados cilios, cuya función es empujar el moco hacia arriba y lejos de los pulmones, con todos gérmenes y polvo atrapados con él. Este moco sube hasta la parte posterior de la garganta sin que lo notes y, también sin darte cuenta, te lo tragas con la saliva. De ahí la sustancia pasa al estómago y la expulsas del cuerpo a través de las heces.
Cuando hay una infección respiratoria, esta provoca inflamación en las membranas mucosas que recubren la nariz y el resto de vías respiratorias, lo que puede causar que algunas glándulas de las vías respiratorias produzcan más moco.
Además, esta sustancia puede espesarse con bacterias y células que llegan para ayudar a combatir la infección, lo que puede estimular aún más la producción de moco. “Esto se hace para proteger al tracto respiratorio. La mucosidad no se puede transportar hacia arriba de forma normal y se debe toser cuando la infección se está resolviendo, generalmente después de algunos días”, describe Hansson. Por eso el moqueo de un catarro suele aparecer al cabo de unos días.
Como vemos, cuando la mucosidad es más abundante de lo habitual por la presencia de un agente externo y los cilios no consiguen empujar todo el moco, la segunda forma de expulsar esta sustancia es la tos.
“Es un reflejo natural de los pulmones inducida por una acumulación excesiva de moco con el que se elimina este mediante un flujo de aire ultrarrápido, de más de 100 m/s”, destaca a SINC Michael Rubinstein, investigador del departamento de Ingeniería Mecánica y Ciencia de los Materiales de la Universidad Duke (EE UU).
En general, la mayor presencia de mocos como respuesta a una infección es algo temporal cuya intensidad va disminuyendo según va remitiendo la enfermedad. No obstante, esta sustancia también puede ser indicativa de dolencias más graves.
“El exceso de moco es una respuesta protectora de los pulmones a la infección en una serie de enfermedades como la bronquitis crónica, la enfermedad pulmonar obstructiva crónica (EPOC) y la fibrosis quística”, enumera el investigador.
Si la mucosidad se prolonga durante varias semanas los expertos consultados recomiendan acudir al médico. Como advierte Rubinstein, si la abundancia de moco se acumula y no desaparece, las colonias de bacterias crecen y pueden empezar a destruir las células de la superficie de las vías respiratorias. “Además, el exceso de moco crea tapones que bloquean el flujo de aire hacia algunas regiones de los pulmones”, alerta.
Junto a las infecciones en el tracto respiratorio, las alergias también pueden provocar un aumento de la mucosidad. Según David Baquero, miembro de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), cuando una persona es alérgica, por ejemplo, a alérgenos ambientales como pólenes o ácaros, si se expone a ellos su sistema inmune tratará de neutralizarlos con mecanismos que se vuelven dañinos contra su propio organismo, liberando mediadores inflamatorios.
“En el caso de la alergia respiratoria (rinitis alérgica), esta inflamación en la zona es la responsable de los síntomas tan molestos de la alergia como son el exceso de mucosidad o el prurito nasal (picor)”, detalla. En palabras del alergólogo, el exceso de mucosidad producido por las personas alérgicas ante polvo, bacterias, virus o pólenes en la cavidad nasal es una respuesta exagerada de su organismo ante estos agentes externos, “convirtiendo lo fisiológico en patológico”.
Si, como vemos, los mocos son una respuesta natural de defensa de nuestro organismo ante una infección, ¿está indicado usar espráis para disminuir su cantidad o interfieren en nuestras defensas? “El objetivo de los medicamentos utilizados para contrarrestar el incremento de la mucosidad es el de aliviar la sintomatología sin reducir la efectividad de los mecanismos naturales de defensa del moco”, aclara Maza Solano.
Según el otorrinolaringólogo, esto se ve claramente en un catarro de vías altas, con una duración habitual de entre siete y diez días. “En estos casos, la utilización de antiinflamatorios sistémicos o locales (espráis o aerosoles) no varía la duración de la enfermedad pero sí alivia y acorta el tiempo de mayor sintomatología”, añade.
En el caso de las alergias, estos fármacos también podrían estar indicados, tanto a nivel nasal como bronquial. “Estas medidas son muy necesarias ya que los síntomas alérgicos son muy molestos y, en función de cuál sea su desencadenante, pueden durar muchos meses, afectando notoriamente a la calidad de vida de estos pacientes”, sostiene Baquero.
Utilices pañuelo, suero o espray, varios días de mocos al año son inevitables pero es una buena señal: significa que tus defensas funcionan. “Sin mocos no podríamos vivir”, zanja Hansson.
Además de atrapar a virus y bacterias en su viscosidad, los mocos pueden tener la llave para destruirlos desde dentro, es decir, anular su capacidad de infección. Es lo que ha demostrado una investigación dirigida por el Instituto Tecnológico de Massachusetts (EEUU) y publicada en Nature Microbiology.
La clave estaría en los glicanos, unas moléculas de azúcar ramificadas que se encuentran en el moco y que, según el estudio, pueden evitar que un tipo de bacterias se comuniquen entre sí y formen biopelículas infecciosas, volviéndolas inofensivas.
Las bacterias utilizadas en el estudio fueron Pseudomonas aeruginosa, que pueden causar infecciones en pacientes con fibrosis quística y personas con sistemas inmunitarios débiles. Con experimentos in vitro y en un modelo animal, los científicos descubrieron que cuando las bacterias eran expuestas a los glicanos, aislados, estas experimentaban cambios en su comportamiento que las hacían menos dañinas para sus huéspedes.